Innehåll
I linje med sitt uppdrag gör redaktionen för MedTvoiLokony allt för att tillhandahålla tillförlitligt medicinskt innehåll som stöds av den senaste vetenskapliga kunskapen. Tilläggsflaggan "Kontrollerat innehåll" indikerar att artikeln har granskats av eller skrivits direkt av en läkare. Denna tvåstegsverifiering: en medicinsk journalist och en läkare tillåter oss att tillhandahålla innehåll av högsta kvalitet i linje med aktuell medicinsk kunskap.
Vårt engagemang på detta område har bland annat uppskattats av Journalistförbundet för hälsa, som belönade MedTvoiLokonys redaktion med hederstiteln den store pedagogen.
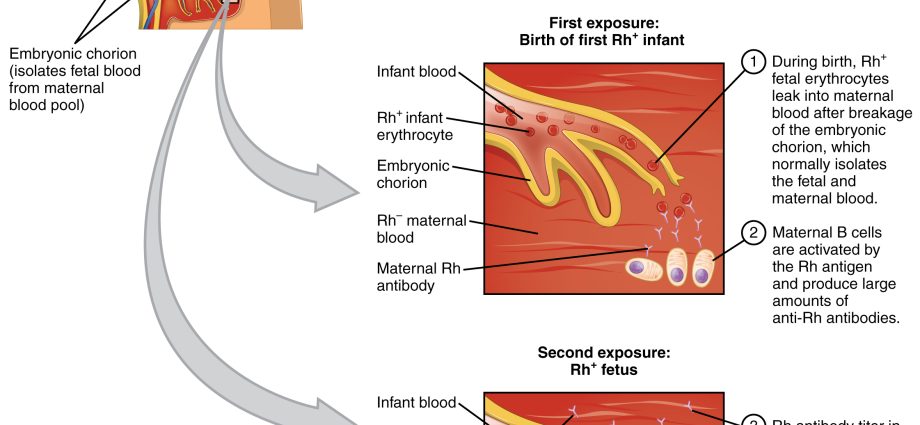
En neonatal hemolytisk sjukdom är ett tillstånd som orsakas av en inkompatibilitet (konflikt) i Rh-faktor eller AB0-blodgrupper mellan mor och foster. Besvären orsakar produktion av antikroppar i moderns blod, vilket i sin tur leder till nedbrytning av fostrets och den nyföddas röda blodkroppar. Den farligaste formen av hemolytisk sjukdom är gulsot.
Några ord om den hemolytiska sjukdomen hos den nyfödda ...
Besvären är relaterad till en serologisk konflikt, det vill säga en situation där moderns blodgrupp skiljer sig från barnets blodgrupp. Hemolytisk sjukdom orsakar produktion av antikroppar i moderns blod som bryter ner de röda blodkropparna hos foster och nyfödda. Den farligaste formen av sjukdomen är svår neonatal gulsot, orsakad av snabbt ökande nivåer av bilirubin i blodet och utvecklingen av anemi. När bilirubinnivån överstiger en viss tröskel kan det skada hjärnan, känd som gulsot i testiklarna i hjärnans basvilket resulterar – om barnet överlever – psykofysisk underutveckling. För närvarande är den serologiska konflikten inte ett lika stort problem som på XNUMX-talet.
Orsakerna till den hemolytiska sjukdomen hos det nyfödda
Alla har en specifik blodgrupp, och under normala förhållanden producerar en frisk kropp inte antikroppar mot sina blodkroppar. Blodgruppen Rh+ producerar inga antikroppar mot denna faktor, dvs anti-Rh. På liknande sätt producerar inte kroppen hos en patient med blodgrupp A anti-A-antikroppar. Denna regel gäller dock inte gravida kvinnor, därför orsakas den nyfödda hemolytiska sjukdomen av en konflikt mellan barnets blod och de antikroppar som mamman producerar. Enkelt uttryckt: mammans blod är allergiskt mot barnets blod. En gravid kvinnas antikroppar kan passera moderkakan (i nuvarande eller nästa graviditet) och attackera barnets blodkroppar. Konsekvensen är då barnets hemolytiska sjukdom.
Symtom och former av ett barns hemolytiska sjukdom
Den mildaste formen av hemolytisk sjukdom är den överdrivna förstörelsen av barnets blodkroppar. Ett barn föds med anemivanligtvis åtföljd av en förstorad mjälte och lever, men detta utgör inte ett hot mot hans liv. Med tiden förbättras blodbilden avsevärt och barnet utvecklas ordentligt. Det bör dock betonas att anemi i vissa fall är allvarlig och kräver specialistbehandling.
En annan form av hemolytisk sjukdom det finns svår gulsot. Ditt barn verkar vara helt friskt, men börjar utveckla gulsot den första dagen efter födseln. Det finns en mycket snabb ökning av bilirubin, som är ansvarig för den gula färgen på huden. Gulsot är en stor fara eftersom dess koncentration över en viss nivå har en giftig effekt på barnets hjärna. Det kan till och med leda till hjärnskador. Hos barn med gulsot observeras kramper och överdriven muskelspänning. Även om ett barn räddas kan gulsot få allvarliga konsekvenser, till exempel kan ett barn tappa hörseln, drabbas av epilepsi och till och med ha svårt att tala och hålla balansen.
Den sista och allvarligaste formen av hemolytisk sjukdom hos det nyfödda är generaliserad fostrets svullnad. Som ett resultat av förstörelsen av barnets blodkroppar av moderns antikroppar (fortfarande i fosterlivet) störs cirkulationen hos den nyfödda och permeabiliteten hos dess kärl ökas. Vad betyder det? Vätskan från blodkärlen försvinner till intilliggande vävnader, vilket gör att inre ödem bildas i viktiga organ, såsom bukhinnan eller perikardsäcken som omger hjärtat. Samtidigt utvecklar barnet anemi. Tyvärr är fostrets svullnad så allvarlig att den oftast leder till fosterdöd medan den fortfarande är i livmodern eller direkt efter födseln.
Diagnostik av nyfödds hemolytiska sjukdom
Vanligtvis kommer en gravid kvinna att genomgå screeningtest för att identifiera förekomsten av anti-RhD eller andra lika relevanta antikroppar. Vanligtvis, under den första trimestern av graviditeten, utförs antiglobulintestet (Coombs-testet) om barnets föräldrar är RhD-inkompatibla. Även om resultatet är negativt, upprepas testet varje trimester och en månad före förlossningen. Ett positivt testresultat är i sin tur en indikation för att förlänga diagnosen och utföra tester av typ och titer av antikroppar. Låg antikroppstiter (under 16) kräver endast konservativ behandling, dvs månatlig övervakning av antikroppstitern. Å andra sidan kräver diagnosen höga antikroppstitrar (över 32) mer invasiv behandling. En indikation för detta är också identifiering av navelvens dilatation, hepatomegali och förtjockad placenta på ultraljud. Därefter utförs aminopunktur och cordocentesis (att få ett fosterblodprov för testning). Dessa tester gör det möjligt att noggrant bedöma hur avancerad fosteranemin är, att bedöma blodtypen och förekomsten av lämpliga antigener på blodkropparna. Normaliserade resultat kräver att testet upprepas efter några veckor.
Behandlingen inleds när allvarlig anemi konstateras. Dessutom utförs en PCR-metod som bekräftar närvaron av D-antigenet. Bristen på detta antigen utesluter förekomsten av hemolytisk sjukdom hos fostret.
Hemolytisk sjukdom hos nyfödda – behandling
Behandling av besvär innebär främst intrauterin exogen blodtransfusion under ultraljudsledning. Blodet ges in i kärlbädden eller in i fostrets bukhåla. 3-4 transfusionscykler krävs för fullständigt blodbyte. Behandlingen bör fortsätta tills fostret är kapabelt till ektopiskt liv. Dessutom rekommenderar läkare att avsluta graviditeten till högst 37 veckor. Efter födseln kräver den nyfödda ofta albumintransfusioner och fototerapi, i svårare fall görs ersättning eller kompletterande transfusion. Förutom behandling är det också viktigt att förebygga sjukdomar.
Hemolytisk sjukdom hos nyfödda – profylax
Hemolytisk sjukdomsprofylax kan vara specifik och ospecifik. Det första är att undvika kontakt med främmande blod och att följa reglerna för gruppkompatibel blodtransfusion efter korsmatchning. Den andra är i sin tur baserad på applicering av anti-D immunglobulin 72 timmar före det förväntade blodläckaget, det vill säga:
- under förlossningen,
- vid missfall,
- vid blödning under graviditeten,
- som ett resultat av invasiva ingrepp under graviditeten,
- under utomkvedshavandeskapsoperation.
Som intragraviditetsprofylax hos Rh-negativa kvinnor med negativa antiglobulintestresultat används administrering av anti-D-immunoglobuliner (vid 28:e graviditetsveckan). Nästa dos immunglobuliner ges först efter att barnet är fött. Denna metod säkrar endast en, närmaste graviditet. Hos kvinnor som planerar ännu fler barn används immunprofylax återigen.